原发性肝癌三级预防共识(2022年版)
文章目录
中华医学会肝病学分会中华肝脏病杂志, 2022,30(8) : 832-845. DOI: 10.3760/cma.j.cn501113-20220616-00330
原发性肝癌(简称肝癌)是常见恶性肿瘤及主要肿瘤致死病因之一,主要病理学类型包括肝细胞癌(hepatocellular carcinoma,HCC)、肝内胆管癌(intrahepatic cholangiocarcinoma,ICC)、HCC-ICC混合型肝癌,少见未分化型肝癌,其中HCC占75%~85%[1],本“共识”中“原发性肝癌”主要指HCC。
据世界卫生组织(World Health Organization,WHO)2020年全球癌症负担年报(Globocan 2020)[1],新发肝癌90.6万例,发病率居恶性肿瘤第6位,死亡83万例,病死率居第3位;中国新增41万例,居恶性肿瘤第5位,死亡39.1万例,病死率居第2位。2022年2月,国家癌症中心发布2016年全国癌症统计数据,整体癌症发病率仍持续上升,其中,新发肝癌38.9万例,发病率为17.65/10万人(男性26.65/10万人,女性8.65/10万人),居恶性肿瘤第3位,死亡33.6万例,死亡率15.07/10万人,居恶性肿瘤第2位[2]。目前,我国肝癌5年生存率仅为11.7%~14.1%[3, 4],降低肝癌根治性治疗后复发率、提高复发肝癌的早期诊断率是提高5年生存率的重要措施之一。
为落实《“健康中国2030”规划纲要》和《中国防治慢性病中长期规划(2017-2025年)》提出的有关工作要求,特别是实现慢性病健康管理及癌症5年生存率提高15%的目标,中华预防医学会肿瘤预防与控制专业委员会、慢病预防与控制分会、健康传播分会联合制定了《中国肝癌一级预防专家共识(2018)》[5],中华预防医学会肝胆胰疾病预防与控制专业委员会、中国研究型医院学会肝病专业委员会、中华医学会肝病学分会等发布了《原发性肝癌的分层筛查与监测指南(2020版)》[6],国家卫生健康委员会颁布了《原发性肝癌诊疗指南(2022年版)》[7],分别针对不同HCC人群的预防、筛查和诊治提出了指导性建议和规范方案。
中华医学会肝病学分会2021年3月发布《原发性肝癌二级预防共识(2021年版)》[8],本次组织国内有关专家,依据国内外HCC复发的危险因素、病理机制、预防措施、监测及诊断技术、相关治疗的研究进展,制定《原发性肝癌三级预防共识》。广义的原发性肝癌三级预防指对明确诊断HCC的人群采取有效的抗肿瘤、抗复发及转移、病因相关疾病治疗及复发监测,以提高患者生存率、改善生存状况的措施。随着肝癌诊断及治疗技术水平的不断提升、新型抗肿瘤药物的研发及应用,临床诊疗方案不断优化,新辅助治疗及转化治疗显著提高了HCC的手术及局部消融治疗率,可获得根治性治疗的人群日益增长。本“共识”中原发性肝癌三级预防是对已发生HCC的患者行根治性治疗后,进一步采取减少HCC复发、降低病死率和提高总体生存率的措施。
本“共识”制定遵循WHO在内的国际组织证据等级与推荐分级的评价、制定与评估(Grading of Recommendations Assessment,Development,and Evaluation system,GRADE)循证医学原则,推荐意见的证据分为A、B、C等级,推荐等级分为强(1)和弱(2),见表1。旨在为肝病及相关专业的临床医生提供有关肝癌根治性治疗后复发的监测、诊断及预防的合理建议和决策参考。临床医生可依据本“共识”,充分了解相关病因疾病状况、HCC复发危险因素和现有医疗资源,在全面考虑患者具体病情及意愿基础上,制订全面合理的预防HCC复发和监测方案。随着HCC复发机制及诊治技术研究的深入,本“共识”将根据最新临床医学证据不断更新和完善。
表1 推荐意见的证据等级和推荐强度等级
一、术语
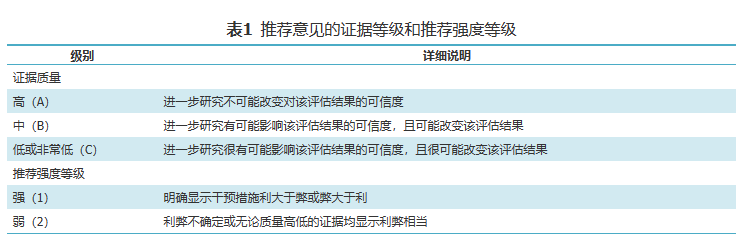
原发性肝癌三级预防:针对HCC根治性治疗后人群,依据复发风险分层进行监测、控制HCC病因相关疾病及抗肿瘤复发治疗,以减少HCC复发、提高复发性HCC的早期诊断率、改善长期预后的综合措施(图1)。
图1 肝细胞癌的三级预防流程图
HCC根治性治疗:通过肝切除、肝移植及局部消融等治疗方法完全消除HCC肿瘤病灶;肝切缘病理学检查无癌细胞或癌组织残余;无血管和胆管侵犯,无淋巴结或肝外远处转移的证据;治疗后2个月无肿瘤局部影像学或血清学特征性表现。可根治性治疗HCC分期包括巴塞罗那肝癌临床分期(Barcelona clinic liver cancer,BCLC)0~A或中国肝癌分期(China liver cancer staging,CNLC)Ⅰa~Ⅱa。
微血管侵犯(microvascular invasion,MVI):肝组织病理学观察,显微镜下内皮细胞衬覆的血管腔内可见癌细胞团。依据病理特征分为:M0:未发现MVI;M1:低危型MVI,癌旁1 cm内肝组织≤5个MVI;M2:高危型MVI,癌旁1cm内肝组织>5个MVI或远癌旁肝组织区域(>1 cm)MVI。
HCC复发:指HCC根治性治疗后HCC再次发生。依据根治性治疗至复发时间(time to recurrence,TTR)分为近期复发(TTR<2年)和远期复发(TTR≥2年)。根据复发及转移部位分为肝内复发、肝外转移及肝内复发伴肝外转移。
肝内复发(intrahepatic recurrence,IHR):HCC根治性治疗后肝内出现新发HCC病灶,分为肝内转移(intrahepatic metastasis,IM)和多中心发生(multicentric occurrence,MO)。IM:源于原发HCC,复发肿瘤分化程度相同于或低于原发肿瘤,多见于中/低分化HCC;MO:在进展性肝病基础上再次发生HCC,与原发HCC无明确关联。
肝外转移(extrahepatic metastasis,EHM):HCC根治性治疗后,肿瘤细胞经血流或淋巴循环转移至其他组织和器官中继续增长形成转移性肿瘤。血行转移多见于肺、肾、肾上腺、骨骼及脑部;淋巴转移见于肝门、脾门、胰腺旁、主动脉旁及锁骨上淋巴结;浸润及种植转移可见于隔肌、胸膜、腹膜及女性卵巢等。
HCC复发常规监测:采用血清甲胎蛋白(alpha-fetoprotein,AFP)或联合甲胎蛋白异质体3(lens culinaris agglutinin-reactive fraction of AFP,AFP-L3)、异常凝血酶原(des-gamma-carboxy prothrombin,DCP/protein induced by vitamin K absence or antagonist Ⅱ,PIVKA-Ⅱ)及常规腹部超声,或肝脏多参数磁共振成像(magnetic resonance imaging,MRI)、计算机断层扫描(computed tomography,CT)动态增强成像监测HCC复发的措施。
HCC复发加强监测:采用多参数MRI交替或联合CT动态增强成像监测HCC肝内复发及肝外转移的措施,必要时联合正电子发射计算机断层显像(positron emission tomography,PET)-CT和/或骨扫描检查,包括肝、肺、肾上腺、淋巴结及骨骼等靶器官的监测。
无复发生存期(recurrence-free survival,RFS):HCC根治性治疗至肿瘤复发或其他任何原因死亡的时间。
二、HCC根治性治疗后复发率
全球多中心数据,肝切除后5年复发率高达40%~70%,以IHR为主[9, 10],复发再切除后5年生存率约为30%~40%[11, 12]。局部消融治疗5年复发率约50%~70%[13],EHM常发生于IHR再治疗后[14]。肝移植后10年复发率为10%~15%[13],复发模式以EHM为主,肺部转移38%[15]。日本Nakano等[16]报道,HCV相关HCC(HCV-HCC)患者根治性治疗后2年累积复发率为43.4%,中位复发时间34个月。乙型肝炎肝硬化相关HCC肝切除后1年、3年和5年累计复发率分别为16.7%、38.6%和53.7%,丙型肝炎肝硬化相关HCC为20.8%、52.2%和71.6%[17]。根治后HCC复发严重影响患者生存状况,复发与非复发人群5年生存率分别为23%和47%,复发患者生存期约减少54个月[18]。CNLC Ⅰa、Ⅰb、Ⅱa期HCC根治性治疗后5年复发率分别为46.0%、66.6%和81.2%[19]。
慢性HBV、HCV感染为HCC主要病因。来自北京、上海、武威、南宁4个中心的115 816例肝癌病因分析,HBV标志物及抗-HCV检出率分别为80.1%和3.4%[20]。2 552例HBV相关HCC(HBV-HCC)队列研究,抗病毒治疗≥3个月和未接受抗病毒治疗HCC,肝切除后2年复发率分别为38.5%和52.3%[21]。日本报道,HCV-HCC采用直接抗病毒药物(direct-acting antiviral agents,DAAs)治疗人群1年、3年复发率分别为3.6%和42.1%,而未治疗人群分别为21.7%和61.9%[22]。荟萃分析显示,HCV-HCC根治性治疗后DAAs治疗和未治疗人群HCC复发率分别为14.75/100人年和23.21/100人年[23]。HBV/HCV重叠感染相关HCC患者肝切除后5年复发率为52.8%[24]。因此,HCC根治性治疗后应严密监测、预防和早期发现HCC复发。
推荐意见1:HCC复发随临床分期进展(BCLC 0~A/CNLC Ⅰa~Ⅱa期)呈递增趋势;近期复发以肝内复发多见;5~10年累计复发率随时间延长而上升,HCC根治性治疗后应采取有效措施预防和监测复发(A1)。
三、HCC根治性治疗后复发的危险因素
(一)HCC形态及病理学特征
HCC侵袭性病理特征与根治性治疗后近期复发有关。肿瘤直径>5 cm、数目多、无包膜或包膜不完整、肿瘤细胞低分化、MVI及卫星灶为复发危险因素。日本1 206例HCC分析报道,肿瘤直径3~5 cm、>5 cm患者肝切除后EHM风险分别为直径<3 cm的2.86和4.72倍[25]。单发肿瘤> 5cm的HCC肝切除后复发风险为≤5 cm的1.8倍[26]。2~3个肿瘤复发率显著高于单发肿瘤[27, 28]。HCC肿瘤包膜浸润患者HCC复发风险为包膜完整患者的2.06倍[29];肿瘤细胞低分化患者肝移植后复发风险为肿瘤细胞中高分化患者的3.3倍,5年复发率分别为39.3%和13.0%[30]。
门静脉分支MVI是肝内转移的潜在来源,肝静脉系统MVI是术后复发和远处转移扩散的主要来源[31]。HCC伴MVI,肝切除1年复发率增加至3.1倍(23.3%对比7.5%),肝移植后5年复发率增加至3.9倍(12.8%对比3.3%)[32]。单发肿瘤直径>5 cm患者MVI发生率显著高于≤5 cm患者(61.1%对比15.7%);2~3个肿瘤结节,最大结节直径>5 cm和≤5 cm患者MVI发生率分别为56.2%和33.3%[26]。
HCC肿瘤结节周围的卫星灶主要由肝内转移引起,可反映肿瘤侵袭性,单发肿瘤>3 cm卫星灶发生率显著高于≤3 cm患者(35.5%对比12.3%)[33];伴有卫星灶和无卫星灶5年复发率分别为37.5%和16.8%[30]。
(二)HCC血清生物标志物水平
HCC根治性治疗前血清AFP、AFP-L3及PIVKA Ⅱ/DCP水平及治疗后复常情况可一定程度反映肿瘤的侵袭性,预测复发风险。
- 1. AFP:预警及诊断HCC的常规指标,根治性治疗前AFP水平及治疗后复常情况可预测HCC复发风险。AFP≥200 ng/ml为MVI的独立预测因素,AFP≥200 ng/ml与AFP<200 ng/ml患者比较,MVI发生(40.0%对比17.8%)、肿瘤细胞低分化(WHO分级G3,11.1%对比3.1%)[30]、EHM风险(3.16∶1)均显著增高[34]。以AFP<20 ng/ml、20~400 ng/ml和>400 ng/ml分层分析,2年复发率依次为19.5%、25.0%和46.2%[35]。
- 肝移植前AFP水平可预测术后复发风险,AFP≤100 ng/ml、100~499 ng/ml和>1 000 ng/ml人群5年HCC复发率依次为7.2%、13.3%和35.0%;AFP>1 000 ng/ml患者复发风险显著增高[3组复发风险比(hazard ratio,HR)为0.14∶0.35∶1],AFP 500~1 000 ng/ml患者HCC复发率和复发风险与>1 000 ng/ml人群差异均无统计学意义[36]。另有研究报道,AFP>25.5 ng/ml较≤25.5 ng/ml人群肝移植后10年累积复发率显著增高(34.3%对比11.5%,sHR=3.3),移植等待期间AFP增高>20.8%复发风险增高[37]。根治性治疗后AFP未复常者近期和远期复发率分别为复常者的3倍和2倍[38]。
- 2. AFP-L3:AFP-L3为AFP的亚型之一,为HCC细胞分泌的特异蛋白。2005年美国食品药品监督管理局(food and drug administration,FDA)批准应用于肝癌的预警及预后。研究发现,AFP-L3≥5%和<5%人群1年复发率分别为21.4%~29.3%和10.0%~14.7%,3年为59.5%~64.4%和33.6%~43.5%[39]。AFP-L3≥10%复发转移率显著增高[40],治疗后未复常者复发风险为复常者的5倍[41]。
- 3. DCP/PIVKA Ⅱ:DCP与HCC的MVI、复发和预后显著相关。5 647例获得根治性治疗HCC Meta分析显示,以40 mAU/ml或100 mAU/ml为界值,射频消融(radiofrequency ablation,RFA)治疗前高水平DCP患者RFS显著缩短[42]。470例HCC肝切除前DCP≥400 mAU/ml与<400 mAU/ml人群5年复发率约为2∶1[43]。AFP、DCP均异常人群复发风险增高[44],1 024例根治性治疗前AFP≥25 ng/ml、DCP≥40 mAU/ml与448例AFP<25 ng/ml、DCP<40 mAU/ml中位无病生存期(disease free survival,DFS)分别为6.067个月和28.833个月。
- 4. 其他:循环肿瘤细胞(circulating tumor cell,CTC)、循环肿瘤DNA(circulating tumor DNA,ctDNA)阳性等与HCC卫星灶、MVI及肿瘤低分化有关。中国前瞻性研究显示,HCC肝切除前血液上皮细胞黏附分子阳性肿瘤细胞数目(EpCAM-CTC7.5)≥2患者多合并卫星灶、MVI、肿瘤细胞分化差及高水平AFP,较EpCAM-CTC7.5<2人群复发风险增加至5.2倍(复发率:87.5%对比15.5%);治疗后EpCAM-CTC7.5≥3人群发生EHM风险为EpCAM-CTC7.5<3的13.11倍[45]。研究表明,HCC未复发患者治疗前ctDNA阳性率明显低于HCC复发患者[46]。此外,中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)[47]、血清碱性磷酸酶[48]等与HCC复发亦具有一定关系,但尚需进一步研究。
(三)根治性治疗方案的影响
HCC根治方案主要包括肝切除、局部消融和肝移植,部分小肝癌通过立体定向放射治疗(放疗)(stereotactic body radiation,SBRT)或联合肝动脉化学治疗(化疗)栓塞(transcatheter arterial chemoembolization,TACE)亦可获得根治性治疗效果。
HCC肝切除术式的选择需考虑肿瘤体积、部位、肝硬化程度、肝脏储备功能及预估术后剩余肝脏体积等因素,非解剖性肝切除[49]、窄切缘[50]、术中出血及输血量大[51]、术中挤压肿瘤及术后感染[52]、肝衰竭等[53]增加HCC复发风险。肝功能失代偿、不适合手术切除及局部消融的BCLC 0~B或CNLC Ⅰa~Ⅱb期HCC可选择肝移植。荟萃分析报道,肝切除后复发率显著高于肝移植[54]。全球多中心研究显示,1 218例HCC肝移植后随访6年复发率为14.1%,2 068例HCC患者肝切除后随访5.6年复发率为54.4%[55]。中国报道2 796例HCC经肝切除或肝移植,符合米兰标准人群5年复发率分别为47.6%和13.9%,超米兰标准且无大血管侵犯人群分别为69.7%和36.7%[56]。
局部消融包括微波消融(microwave ablation,MWA)、RFA、无水乙醇注射及冷冻消融等。中国报道,MWA治疗后IHR为肝切除的2.69倍[57]。韩国研究报道,283例血管旁直径≤3cm HCC,RFA治疗后5和10年累计IHR率约为肝切除的1.5~2.5倍,而EHM率差异无统计学意义[58]。国内外多项研究及Meta分析证实,MWA与RFA治疗1~5年局部复发率差异无统计学意义,RFA与冷冻消融HCC复发率差异亦无统计学意义[59, 60, 61]。有研究报道,1~2个肿瘤结节、HCC最大肿瘤直径≤5 cm,经SBRT或肝切除后复发率相似[62]。韩国和日本研究报道,1~3个HCC肿瘤结节,最大直径≤3 cm,SBRT治疗局部复发率类似或低于RFA[63, 64]。亚洲多中心研究,HCC 2 064例,SBRT和RFA治疗后3年局部复发率分别为21.2%和27.9%,直径≤3 cm或近膈肌直径>3 cm肿瘤经SBRT治疗可显著降低复发率[65]。
(四)HCC病因相关疾病
1. 肝纤维化与肝硬化:肝硬化是HCC远期复发的独立危险因素,复发风险为非肝硬化的1.5~2.5倍。肝硬度值(liver stiffness measurement,LSM)≥12 kPa远期复发风险为<12 kPa人群的2倍[66]。前瞻性研究报道[67],食管静脉曲张、脾脏长度>12 cm、LSM及脾脏硬度值可预测HCC远期复发风险,无复发、近期复发、远期复发人群中位LSM依次为11.8、12.4和18.2 kPa。依据肝组织病理学纤维化分级,METAVIR分级F1~4人群近期复发比率依次为3.0%、4.6%、30.3%和62.1%,METAVIR分级F3和F4人群分别占HCC远期复发人群的14.8%和85.2%,Laennec评分F4B/4C远期复发率较F0~4A患者高至2.8倍(66.3%对比23.5%)[68]。
肝硬化患者肝脏功能储备反映肝脏的代谢、修复及再生能力。中国研究报道,HBV-HCC肿瘤直径≤3 cm,Child-Pugh A级和B级患者根治性治疗后复发率为26.8%;Child-Pugh C级患者为55.6%[69]。肝移植前终末期肝病模型(model for end-stage liver disease,MELD)评分与HCC复发有关,MELD评分每增加1分,DFS缩短风险增加6%[70]。以MELD评分、AFP及最大肿瘤直径建立HCC-MELD评分,以0.18为界值,可预测5年DFS(HR=39.65)及生存率(50%对比70%)[71]。中国台湾研究以白蛋白-胆红素(albumin-bilirubin,ALBI)分级代表肝脏功能储备,HCC肝切除后复发率随基线ALBI分级增加呈递增趋势,ALBI 2~3级HCC复发风险为1级的1.257倍,ALBI 2~3级患者1、3、5年和10年RFS(77%、45%、33%和20%)显著低于ALBI 1级(81%、54%、41%和30%)[72]。吲哚氰绿15 min滞留率(ICG R15)常用于外科肝切除术前评估肝脏功能储备及所能耐受的肝切除体积,有研究报道,ICG R15>10%的HCC患者肝切除后复发率显著高于ICG R15<10%患者[73]。
2.慢性HBV、HCV感染:HBV、HCV感染及高病毒载量与HCC微环境及MVI有关,为HCC根治性治疗后复发的主要危险因素。HBV DNA载量≥2 000 IU/ml的HBV-HCC患者MVI风险为HBV DNA载量<2 000 IU/ml患者的1.399倍[22]。HBV DNA≥100 IU/ml复发风险为<100 IU/ml者的2.943倍[74],根治性治疗前抗病毒治疗≥3个月患者的MVI风险降低40%[75],HCC复发风险降低25%[22],抗病毒治疗≥1年复发风险降低45%~66%[76]。
HCV-HCC年复发率较HBV-HCC增高2%~5%[18],获得持续病毒学应答(sustained virological response,SVR)与未获得SVR人群的近期复发率差异无统计学意义(36.3%对比54.3%),但获得SVR显著降低远期复发率(32.3%对比72.9%)和HCC复发风险(RR=0.31)[77]。
3.非感染性慢性肝病:酒精性肝病(alcohol liver disease,ALD)、非酒精性脂肪性肝病(non-alcoholic liver disease,NAFLD)、自身免疫性肝病及遗传代谢性肝病相关HCC根治性治疗后5年复发率显著低于HBV-HCC及HCV-HCC。日本有研究报道,2 738例非感染性慢性肝病相关HCC、2 194例HBV-HCC和7 018例HCV-HCC肝切除后5年RFS率依次为47%、41%和31%[78]。轻度和重度ALD相关HCC肝切除后5年DFS率分别为51.2%和25.2%[79]。
(五)肥胖及糖尿病
肥胖和糖尿病(diabetes mellitus,DM)增加HCC复发风险,人体质量指数(body mass index,BMI)>30 kg/m2患者MVI发生风险是BMI≤30 kg/m2患者的4倍[80],肝移植后复发风险为BMI≤30 kg/m2人群的1.9倍[81]。肌减少性肥胖患者中位RFS较无肌减少非肥胖人群明显缩短(8.4个月对比21.4个月),HCC复发风险比为2.031∶1[82]。HBV-HCC伴DM患者发生MVI风险为无DM患者的1.69倍,伴DM患者1年复发率显著增加(51.6%对比38.3%)[83]。空腹血糖>7.0 μmol/L人群MWA治疗后复发风险为血糖正常人群的2.728倍[84]。糖化血红蛋白水平>7.0%和≤7.0%患者根治性治疗后中位RFS分别为13和26个月[85]。
(六)其他
男性、肝癌家族史为HCC根治性治疗后远期复发的危险因素,中国734例回顾性研究,男性肝切除后远期复发风险为女性的1.372倍[28]。RFA治疗后男性患者远期复发风险为女性的3.177倍[86]。上海市报道,1 112例HBV-HCC中183例有一级亲属HCC病史,治疗后总复发率(75.4%对比53.6%)及远期复发率(35.2%对比19.0%)均显著高于无家族史患者[87]。
推荐意见2:HCC肿瘤直径>5 cm、数目≥3个及病理学观察无完整包膜、肿瘤细胞低分化、伴MVI及卫星灶为术后复发的危险因素(A1)。
推荐意见3:根治性治疗前血清AFP和/或AFP-L3、DCP高水平为HCC复发的危险因素(A1)。
推荐意见4:肝移植后HCC复发风险低于肝切除,消融治疗局部复发风险高于肝切除(A1)。非解剖性肝切除、窄切缘、术中出血及输血量大、术中挤压肿瘤及术后并发感染和肝衰竭等为肝切除后HCC复发的危险因素(B2)。
推荐意见5:慢性HBV、HCV感染、肝硬化为HCC复发的危险因素(A1);男性、HCC家族史、糖尿病、肥胖及饮酒等增加HCC复发风险(B2)。
四、HCC的三级预防措施
(一)HCC根治性治疗后复发风险分层及监测
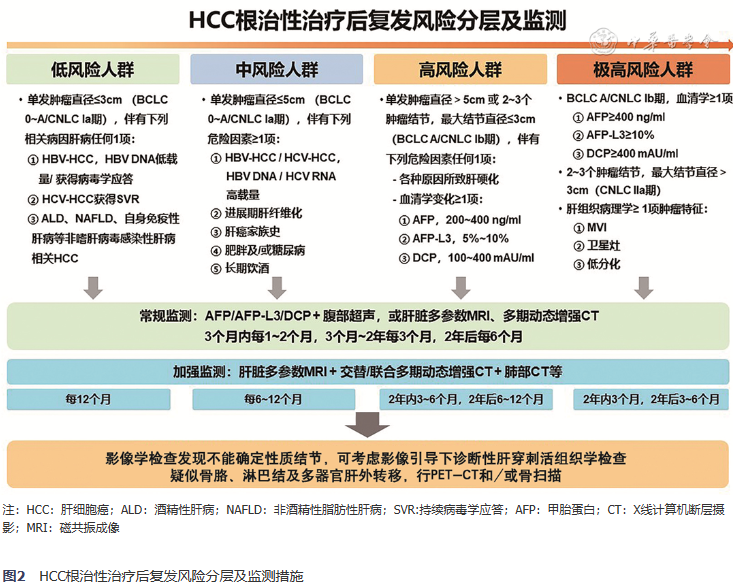
1.HCC根治性治疗后复发风险分层:本“共识”结合我国HCC病因,依据复发相关危险因素的循证学证据,并参照BCLC及CNLC分期,将HCC根治性治疗后人群分为低、中、高和极高复发风险人群。
- 低风险人群:单发肿瘤直径≤3 cm(BCLC 0~A/CNLC Ⅰa),伴下列相关病因肝病任何一项:①HBV-HCC低HBV DNA载量/获得病毒学应答;②HCV-HCC获得SVR;③ALD、NAFLD或自身免疫性肝病等非嗜肝病毒感染性肝病相关HCC。
- 中风险人群:单发肿瘤直径≤5 cm(BCLC 0~A/CNLC Ⅰa),伴下列危险因素≥1项:①HBV-HCC或HCV-HCC,HBV DNA或HCV RNA高载量;②进展期肝纤维化;③肝癌家族史;④糖尿病和/或肥胖;⑤长期饮酒。
- 高风险人群:单发肿瘤直径>5 cm或2~3个肿瘤结节,最大结节直径≤3 cm(BCLC A/CNLC Ⅰb),伴下列危险因素任何一项:①各种原因所致的肝硬化;②伴血清学变化≥1项:AFP 200~400 ng/ml,AFP-L3 5%~10%,DCP 100~400 mAU/ml。
- 极高风险人群:(1)单发肿瘤直径>5 cm或2~3个肿瘤结节,最大结节直径≤3 cm(BCLC A/CNLC Ⅰb),伴下列血清学变化≥1项:AFP≥400 ng/ml;AFP-L3≥10%;DCP≥400 mAU/ml;(2)2~3个肿瘤结节,最大结节直径>3 cm(CNLC Ⅱa);(3)肝组织病理学具有下列肿瘤特征≥1项:MVI、卫星灶、肿瘤细胞低分化。
关于HCC复发风险预测模型有多项研究报道,如依据性别、ALBI分级、血清AFP水平、肿瘤体积及数量建立的肝切除术前、术后ERASL模型(preERASL、postERASL)[27],分别以积分2.558、3.521和2.332、3.445为界值分为低、中、高复发风险。模型preMORAL(NLR、AFP、最大肿瘤直径)和postMORAL(肿瘤分级、MVI、最大肿瘤直径和数目)可预测移植后复发风险,并分为低风险、中风险、高风险及极高风险[88]。此外,RETREAT评分(MVI、AFP、最大肿瘤直径、肿瘤数量)[89]评估移植后复发风险、AS积分(年龄和国际标准化比值)[90]评估肝切除及射频消融后复发风险等,目前均尚未获得临床推广应用。
2. HCC复发的监测方案:目前,国际上尚无统一HCC复发监测标准方案。2017年《美国国立综合癌症网络(NCCN)指南》推荐HCC根治后2年内每3~6个月、2年后每6~12个月行AFP和影像学监测[91]。2018年《欧洲肿瘤内科学会(ESMO)指南》建议2年内每3个月、之后每6个月增强CT或MRI监测[92]。中国香港地区研究建议,中低复发风险人群,2年内每3~4个月、2年后6~12个月复查CT[93]。广州市报道,BCLC B期HCC根治性治疗后18个月内每2.6~3.0个月1次的CT和/或MRI可较早发现复发[94]。
根治性治疗后建议1~2个月复查肝脏动态增强CT/MRI,或进行超声造影评估治疗效果。依据HCC根治性治疗后复发风险分层,常规采用血清AFP或联合AFP-L3、DCP及常规腹部超声,或肝脏多参数MRI、CT动态增强成像监测HCC复发,3个月内每1~2个月1次;3个月~2年内3个月1次,2年后6个月1次。加强监测采用肝脏多参数MRI或多期动态增强CT,同步行肺部CT,必要时联合PET-CT和/或骨扫描检查,监测间期为低复发风险人群12个月;中复发风险人群6~12个月;高复发风险人群2年内3~6个月,2年后6~12个月;极高复发风险人群2年内3个月,2年后3~6个月。影像学检查难以确定性质的肝内新发结节,考虑诊断性肝穿刺活组织学检查。疑似骨骼、淋巴结及多器官肝外转移患者可行PET-CT和/或骨扫描检查(图2)。
图2HCC根治性治疗后复发风险分层及监测措施
(二)HCC复发的监测与诊断
HCC肝内复发的监测与诊断方法可参照《原发性肝癌二级预防共识(2021年版)》[8],依据HCC血清标志物水平、肝脏及肝外受累器官影像学变化等评估HCC肝内复发及肝外转移,必要时结合肿瘤组织病理学检查。
1. 血清学标志物:AFP为筛查与监测HCC复发的首选血清学指标。韩国回顾性观察121例HCC复发患者,根治后AFP升高至影像学检出HCC复发的中位时间为20个月,根治后AFP升高至>20 ng/ml而影像学阴性的患者6个月和1年后影像学提示HCC复发的累计发生率分别为24.4%和40.1%[95]。肝炎/肝硬化基础上HCC根治性治疗后8周AFP降低但未复常者,AFP-L3降低至<10%提示治疗有效[96]。可联合监测AFP、AFP-L3及PIVKA Ⅱ/DCP。有研究报道,肝移植后AFP联合DCP诊断复发HCC的灵敏度分别由59.2%和88.8%升高至92.5%[97]。
2.影像学检查:(1)肝内复发监测:常用影像学检查方法包括腹部超声、超声造影(contrast-enhanced ultrasonography,CEUS)、CT、MRI及肝组织病理学检查等。
① 腹部超声及CEUS:可评估原发肝病情况、监测与发现直径>2 cm的复发肿瘤。CEUS动脉期快速增强伴血清AFP升高诊断HCC复发灵敏度为97%,特异度为68%[98]。
② 肝脏CT:诊断≤2 cm肝内复发HCC的灵敏度54%、特异度92%[99]。动态增强CT诊断≤3 cm肝内复发HCC的灵敏度为72%、特异度为72%[98]。
③ 多参数肝脏MRI:评估HCC根治性治疗效果及加强监测的首选影像学检查方法,钆塞酸二钠(Gd-EOB-DTPA)增强MRI诊断≤2 cm HCC肝内复发的灵敏度为69%~88%,特异度为73%~94%[99, 100]。研究报道,根治性治疗后Gd-EOB-DTPA增强MRI具有典型HCC特征的≤1 cm肝脏结节中约80%~95%为复发HCC[101, 102, 103]。采用Gd-EOB-DTPA增强MRI交替或联合动态增强CT可更早发现HCC复发[104]。
④ 肝组织病理学检查:缺乏典型HCC影像学特征的肝占位性病变,组织病理学检查有助于明确病灶性质、确诊或排除HCC复发。 (2)HCC肝外转移监测:HCC肝外转移常见部位包括肺部(39%~55%),淋巴结(34%~53%),骨骼(2%~39%),肾上腺(1.2%~21%)等[14,105, 106, 107]。肺转移多见于肺下叶,主要表现为非钙化的软组织结节。腹腔淋巴结转移以肝周、胰腺周围及腹膜后淋巴结转移多见,腹部超声和增强CT可见肿大淋巴结,呈异型性、动脉期强化及中央区坏死[108]。骨转移好发部位依次为脊椎、骨盆、肋骨、胸骨、头颅等,CT、MRI、骨扫描及PET-CT等影像学特征为溶骨性骨质破坏伴富血供软组织肿块[109]。PET-CT诊断肝外淋巴结、骨骼等转移的灵敏度为64%~77%,特异度为95%~98%[110, 111]。肾上腺转移可单侧或双侧,增强CT具有密度不均匀强化、边界不清等恶性肿瘤表现。
推荐意见6:HCC复发常规监测为采用血清AFP和/或AFP-L3、DCP联合腹部超声,或多参数MRI、动态增强CT监测HCC肝内复发的措施;HCC复发加强监测为在血清学监测基础上,以多参数MRI交替或联合动态增强CT监测肝内复发及肝外转移的措施,必要时联合PET-CT和/或骨扫描检查(A1)。
推荐意见7:HCC根治性治疗后,常规监测3个月内每1~2个月1次,3个月~2年内3个月1次,2年后6个月1次。加强监测为低风险人群12个月1次,中风险人群6~12个月1次;高风险人群,2年内3~6个月1次,2年后6~12个月1次;极高风险人群,2年内每3个月1次,2年以上每3~6个月1次(B1)。
推荐意见8:常规监测过程中发现可疑结节或伴有血清AFP>20 ng/ml和/或AFP-L3>10%、DCP>40 mAU/ml应启动HCC复发加强监测流程。直径≤1cm 可疑结节可行肝细胞特异性对比剂Gd-EOB-DTPA增强MRI(A1)。影像学检查不能确定性质肝内结节,可考虑影像引导下诊断性肝穿刺活组织学检查(C1)。疑似骨骼、淋巴结及多器官肝外转移患者可行PET-CT和/或骨扫描检查(B1)。
(三)HCC病因相关疾病的治疗
1.慢性HBV、HCV感染的抗病毒治疗:参照中华医学会感染病学分会及肝病学分会《慢性乙型肝炎防治指南(2019年版)》[112]、《丙型肝炎防治指南(2019年版)》[113]及《HBV/HCV相关肝细胞癌抗病毒治疗专家共识(2021年更新版)》[114],HBV-HCC根治性治疗后,应用一线核苷(酸)类似物(NAs)(恩替卡韦、替诺福韦、丙酚替诺福韦)抗病毒治疗,无禁忌证者可考虑聚乙二醇干扰素α(Peg-IFN α)抗病毒治疗。HCV-HCC患者应用DAAs治疗并获得SVR。
多项随机对照研究证实,无论病毒载量高低,HBV-HCC根治性治疗后应用NAs和/或干扰素治疗可以延长RFS[115, 116, 117]。荟萃分析报道,2 546例抗病毒治疗和6 463例未抗病毒HBV-HCC,根治性治疗后应用NAs复发风险降低32%[118]。另有研究报道,Peg-IFN α联合利巴韦林(PR)方案及DAAs治疗获得SVR可降低HCV-HCC根治后复发风险[119, 120]。全球多中心回顾性研究,642例HCV-HCC肝移植后DAAs或干扰素治疗、未接受抗病毒治疗3组HCC复发率依次为6.3%、11.4%和28.2%[121]。意大利研究纳入491例根治性治疗的BCLC 0/A期HCV-HCC,DAAs治疗获得SVR可降低HCC复发率[122]。
2.其他肝病及系统疾病的治疗:戒酒可改善ALD相关HCC患者肝切除后体力活动状态评分及生存率[123]。伴发DM患者严格控制糖化血红蛋白≤9%可降低HCC复发风险[124],服用二甲双胍降糖治疗可延长根治性治疗后RFS[125]。
3.抗纤维化、肝硬化及改善肝脏储备功能治疗:扶正化瘀胶囊、安络化纤丸、复方鳖甲软肝片、益气活血方等中药复方具有抗肝纤维化作用,部分患者可逆转肝硬化,有助于降低HCC复发风险[126, 127, 128, 129]。但抗炎保肝药物及抗纤维化药物对HCC术后复发风险的影响尚待进一步研究。有研究表明,HCC肝切除后5年ALBI分级改善的患者较恶化的患者有更长的RFS[130]。
推荐意见9:HBV-HCC根治性治疗后,HBsAg和/或HBV DNA阳性患者,应用一线NAs(恩替卡韦、替诺福韦、丙酚替诺福韦)抗病毒治疗,无禁忌证者可选用PEG-IFN α抗病毒治疗(A1);HCV-HCC,HCV RNA阳性患者应用DAAs治疗并获得SVR,以降低复发风险(B1)。
推荐意见10:ALD相关HCC患者根治性治疗后严格戒酒(B1)。
推荐意见11:伴糖尿病、肥胖的HCC患者根治性治疗后应严格控制血糖、减重(B1)。
推荐意见12:对HCC根治性治疗后患者应抗炎、抗纤维化治疗,改善肝脏功能储备,减低HCC复发风险(B1)。
(四)HCC根治性治疗后抗复发治疗
1. TACE:TACE是HCC根治术后抗肿瘤复发治疗的重要手段。多项研究及荟萃分析显示,根治术后辅助TACE可改善中、高复发风险HCC患者的RFS[131, 132]。复旦大学中山医院的Ⅲ期随机对照研究,肝切除后中度(单个肿瘤>5 cm且不伴MVI)或高度(单个肿瘤伴有MVI或2~3个肿瘤)复发风险的HBV-HCC辅助TACE提高RFS[131]。荟萃分析显示,共12项研究2 190例合并MVI的HCC患者,尤其是肿瘤直径>5 cm或多结节肿瘤,肝切除辅助TACE较单纯肝切除可降低5年复发率、提高5年总生存率[132]。
2.肝动脉灌注化疗(hepatic artery infusion chemotherapy,HAIC):HAIC治疗可增加肝内局部药物浓度,减少化疗药物在其他器官的分布,抗肿瘤作用强且全身不良反应少。研究显示,HCC肝切除后辅助性HAIC治疗可显著提高5年RFS率,降低肝内复发风险44%[133],降低肝内复发率12.1%[134]。荟萃分析显示,HCC肝切除后辅助HAIC治疗较单纯肝切除可提高DFS(HR约为1∶0.6)[135]。
3.放射治疗(radiotherapy,RT):外放射治疗包括三维适形放疗(3D-CRT)、立体定向放疗(SBRT)[136]和调强适形放射治疗(IMRT)[137, 138]等,内放射治疗包括放射性碘化油、131I单克隆抗体、肝断面125I粒子植入等[139],针对手术切缘进行的局部放疗可减少窄切缘、伴MVI的HCC局部复发率。
4.分子靶向治疗:研究报道,HCC伴有MVI,根治术后辅助索拉非尼显著降低远期复发率(43.7%对比75.8%)[140]。STORM研究纳入28个国家202家医院1 114例HCC[141],结果表明应用索拉非尼并未显著延长TTR和RFS。2项Meta分析,分别纳入1 545例和2 655例HCC,根治性肝切除后辅助索拉非尼治疗人群复发率显著降低[142, 143]。抗血管生成药物联合TACE辅助治疗探索性研究报道,HCC行肝切除后高复发风险人群采用安罗替尼联合TACE辅助治疗,6个月DFS率达77.45%[144]。
5.免疫治疗:包括过继免疫治疗、肿瘤疫苗、免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)和免疫调节剂。荟萃分析显示,HCC根治后辅助过继免疫治疗或联合树突状细胞疫苗可降低复发率[145, 146]。近年来多项ICIs或ICIs联合分子靶向药物预防HCC根治后复发的临床研究正在进行中,如CheckMate-9DX、keynot937、IMbrave050、EMERALD-2。
肝移植后免疫抑制剂的调整有助于降低术后HCC复发风险,低剂量钙调磷酸酶抑制剂(calcineurin inhibitor,CNI:他克莫司、环孢素A等)和糖皮质激素早期撤除方案可降低HCC复发率[147]。荟萃分析显示,基于哺乳动物雷帕霉素靶蛋白抑制剂(西罗莫司和依维莫司)的治疗方案复发率显著低于CNI治疗[148]。
6.中医中药:传统中医药及单体制剂在抗肿瘤复发方面具有一定价值。中国39个中心1 044例HCC根治性治疗后辅助槐耳颗粒对预后影响的研究,槐耳颗粒组较对照组RFS延长(75.5周对比68.5周)、RFS率明显增加(62.39%对比49.05%)、肝外复发率显著减少(8.6%对比13.61%)[149]。此外,华蟾素和解毒胶囊对比TACE治疗,可降低小肝癌根治性治疗后复发率,改善RFS(85.83个月对比26个月)[150]。
推荐意见13:伴有MVI、肿瘤直径>5 cm、多发结节HCC,肝切除后可辅助TACE治疗降低复发风险(A1)。
推荐意见14:肝切除为窄切缘、伴MVI的HCC,术后可辅助外放射治疗或125I粒子内放疗,以减少或延缓HCC复发(B2)。
推荐意见15:HCC根治性治疗后可考虑辅助分子靶向药物如索拉非尼或联合TACE治疗,但获益人群仍需进一步研究明确(B2)。
推荐意见16:HCC根治性治疗后可考虑应用辅助抗肿瘤中药(如槐耳颗粒等),以降低远期复发率(B1)。
五、尚待研究和解决的临床问题
(1)HCC生物学特性、表观遗传学与复发的关系。 (2)宿主基因多态性、病毒与宿主基因整合等与HCC复发的关系。 (3)监测和早期诊断HCC复发的高灵敏度和特异度血清学标志物。 (4)预防HCC复发的个体化方案。 (5)抗病毒联合中药抗纤维化治疗对HBV-HCC、HCV-HCC复发的作用。 (6)靶向药物和/或免疫检查点抑制剂等新辅助治疗预防HCC复发效果及前景。 (7)HCC根治性治疗后辅助新肿瘤抗原疫苗预防复发的效果。 (8)原发性肝癌三级预防措施的卫生经济学。
执笔专家(按撰写内容排序):
南月敏 董士铭 杨 明 李 灵 赵素贤
编写与讨论专家(按姓氏拼音排序):
陈红松 丁惠国 董士铭 段钟平 范建高 高沿航 胡和平 黄建荣 贾继东 李 军 李 灵 李文聪 李文刚 刘景丰 刘领弟 南月敏 任万华 尚 佳 汪茂荣 魏 来 谢 雯 徐小元 杨 明 曾蒙苏 张玉果 赵景民 赵守松 赵素贤 赵卫峰 周 俭 庄 辉
志谢 中华医学会肝病学分会及肝癌学组全体专家对本共识的支持与建议
利益冲突所有作者均声明不存在利益冲突 参考文献

